今回は、ステロイド性骨粗鬆症の具体的な治療について紹介していきます。
私もステロイド性骨粗鬆症の治療が、以前からこれでいいのかと気になっていました。
よろしくお願いしますっ!
- カルシウムとビタミンDの関係について
- ビタミンD製剤について
- ビスホスホネート製剤について
ステロイド性骨粗鬆症の治療について

ステロイド性骨粗鬆症の治療目標は、
圧迫骨折を予防することです。

圧迫骨折は、立ち上がれないほどに激しい痛みを感じたり、それにより一時的に歩くことが困難となってしまったりと、
QOL(生活の質:quality of life)をとても低下させてしまいます。
さらに、健康寿命にも影響する重大な合併症です。
なので、圧迫骨折を予防することがとても大切です。
そのために、以下の3つを心がけます。
- 生活習慣に気をつける
- ビタミンDを補充する
- 骨粗鬆症薬を使用する
以上の3つを気をつけることで、総合的に圧迫骨折のリスクを下げることができます。
骨粗鬆症の治療 その① 「生活習慣でできること」

〈 生活習慣でできること 〉1)
- 適度な過重運動
- 禁煙
- 過度の飲酒を避ける
- カルシウムとビタミンDを適度に摂取する
- 転倒リスクを下げる
特に高齢者の方は、ただでさえ転倒リスクが高く、身の周りの転倒リスクとなるものを取り除くことは非常に大切です。
具体的には、滑りやすいまたはズレやすい床は避ける、生活動線に荷物を置かない、手すりを導入する、段差をなくすといった対策はとても重要です。

参考)
- 1) Buckley L, et al. Arthritis Care Res. 2017;69:1095-1110.
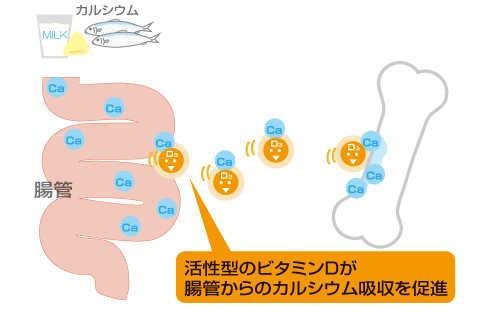
カルシウムの吸収には『 ビタミンD 』が必要!
実は、カルシウムだけを頑張って摂取しても、体の中にうまく吸収されません。
そこで、大切なのが『 ビタミンD 』です。
ビタミンD(具体的には活性型ビタミンD)は、腸管からのカルシウムの吸収を促進し、血液に入ったカルシウムを骨まで運ぶ働きがあります。
カルシウムは吸収されにくい栄養素なので、ビタミンDとあわせて摂取することが大事です。
(https://iihone.jp/topics/topics10.html より引用)
ビタミンDは日光を浴びても作られる。

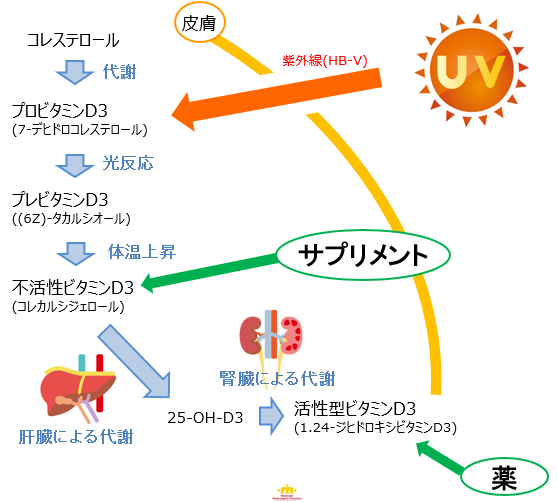
ビタミンDの特徴として、食物から摂る以外に、日光を浴びて私たちの体の中でもつくりだすことができます。
具体的には、紫外線(UV-B)は皮下に存在するコレステロール(7-dehydrocholesterol)からビタミンD3を生合成させる作用があります。
そのため、ビタミンDは別名「サンシャインビタミン」とも呼ばれます。
食事や日光から得たビタミンDは、肝臓や腎臓で代謝され、活性型ビタミンD3へと変化することで、その効果を発揮します。
骨粗鬆症を予防するためには、「日光」浴びて効率的にビタミンDを作ることも大切です。
日焼けはしたくないので、できるだけ「日光」は浴びたくありません。
何か良い方法はありますか?
女性は、美容の観点から日焼けに関しては、できるだけ避けたいですよね。
そういった場合は、顔は日焼け止め対策をしっかりし、腕や足などは日光に当たるようにしたり、
また、特に骨粗鬆症の予防が大切な方は、この後に紹介する活性型ビタミンD3製剤にて摂取することをお勧めします。
活性型ビタミンD3 製剤の補充

骨粗鬆症の治療において、活性型ビタミンD3を補充することはとても大切です。
なぜなら、
ビスホスホネートなどの骨粗鬆症薬は、カルシウムやビタミンDを併用することで治療効果がさらに上がるからです。
医薬品である活性型ビタミンD3製剤は、下図のように、腎臓による代謝を受けた後の活性型ビタミンD3を直接摂取することができます。
ビタミンDの代謝経路の模式図
(https://www.mpc-lab.com/blog/20200501 より引用)
活性型ビタミンD3 製剤のエビデンス
骨密度抑制効果
活性型ビタミンD3製剤では、アルファカルシドール(ワンアルファ®︎)、カルシトリオール(ロカルトロール®︎)は腰椎骨密度、大腿骨骨密度の減少抑制効果が臨床試験で示されております。2-4)
骨折抑制効果
アルファカルシドール(ワンアルファ®︎)、カルシトリオール(ロカルトロール®︎)は、また椎体骨折抑制効果に関しては、
単一試験では明らかにされていませんが、複数の臨床試験のメタ分析にて、プラセボやカルシウム製剤に比べて有益性が示されています。5,6)
以上から、アルファカルシドール(ワンアルファ®︎)、カルシトリオール(ロカルトロール®︎)の推奨度はBとなっています。
エルデカルシトール(エディロール®︎)については?
エルデカルシトール(エディロール®︎)については、ステロイド性骨粗鬆症に対する臨床試験のデータはなく、推奨度はCとなっています。

推奨度B ワンアルファ®︎ / アルファロール®︎(アルファカルシドール)

用法: 1日1回 0.5〜1μg
推奨度B ロカルトロール®︎(カルシトリオール)

用法: 1日2回 1回 0.25μg
推奨度C エディロール®︎(エルデカルシトール)

用法: 1日1回 0.75μg
参考)
- 2) Reginster JY, et al. Osteoporosis Int 1999;9:75-81.
- 3) Ringe JD, et al. Calcif Tissue Int 1999;65:337-40.
- 4) Sambrook PN, et al. J Bone Miner Res 2003;18:919-24.
- 5) Amin S, J Bone Miner Res 2002;17:1512-26.
- 6) de Nijs RN, et al. Osteoporosis Int 2004;15:589-602.
活性型ビタミンD摂取で注意しておきたいこと
ビタミンDは身体の中で、非常に重要な栄養素なのですが、活性型ビタミンD3摂取において注意しておきたいことがあります。
それは、
- 高Ca血症
- 高Ca尿症
です。
高Ca血症は、たとえば「食欲不振や脱水症状のある高齢者で、活性型ビタミンD3製剤はしっかり飲んでいた」といった場面で、認めやすいです。
また、高Ca尿症は、尿路結石の原因となるので注意が必要です。
ビスホスホネート製剤

ステロイド性骨粗鬆症の治療の第一選択薬は、なんといっても『ビスホスホネート製剤』です。
ビスホスホネート製剤のエビデンス
骨密度抑制効果
- アレンドロン酸(ボナロン®︎ / フォサマック®︎)、リセドロン酸(アクトネル®︎ / ベネット®︎)は前向き無作為か試験において腰椎骨密度、大腿骨骨密度の低下を抑制することが明らかになっています。7-14)
- イバンドロン酸(ボンビバ®︎)はステロイド性骨粗鬆症に対する二次予防臨床試験において、腰椎、大腿骨折骨密度を有意に増加させました。
骨折抑制効果
- アレンドロン酸(ボナロン®︎ / フォサマック®︎)、リセドロン酸(アクトネル®︎ / ベネット®︎)は、椎体骨折を有意に抑制することが示されている。
- イバンドロン酸(ボンビバ®︎)はステロイド性骨粗鬆症に対する二次予防臨床試験において、アルファカルシドールに比べて有意に椎体骨折を減少させた。15-17)

推奨度A ボナロン®︎ / フォサマック®︎(アレンドロン酸)
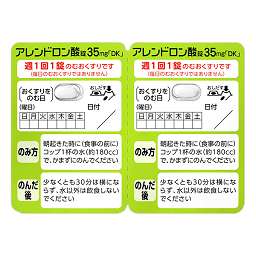
用法:週に1回の場合は 1回 35mg / 1日1回の場合は 1回 5mg
ボナロンには、経口ゼリーもあり高齢者でも内服しやすいです。

推奨度A アクトネル®︎ / ベネット®︎(リセドロン酸)

用法:週に1回の場合は 1回 17.5mg / 1日1回の場合は 1回 2.5mg
推奨度C ボノテオ®︎ / リカルボン®︎(ミノドロン酸)
用法:4週に1回の場合は 1回 50mg / 1日1回の場合は 1回 1mg
推奨度B ボンビバ®︎(イバンドロン酸)

用法:1ヶ月に1回の場合は 1回 100mg / 注射の場合は 1ヶ月に1回 1回 1mgを静注
参考)
- 7) Saag KG, et al. N Engl J Med 1998;339:292-9.
- 8) Adachi JD, et al. Arthritis Rheum 2001;44:202-11.
- 9) de Nijs RN, N Engl J Med 2006;255:675-84.
- 10) Stoch SA, et al. J Rheumatol 2009;36:1705-14.
- 11) Cohen S, et al. Arthritis Rheum 1999;42:2309-18.
- 12) Reid DM, et al. J Bone Miner Res 2000;15:1006-13.
- 13) Reid DM, et al Calcif Tissue Int 2001;69:242-7.
- 14) Eastell R, et al. Osteoporosis Int 2000;11:331-7.
- 15) Ringe JD, et al. Osteoporosis Int 2003;14:801-7.
- 16) Ringe JD, et al. Rheumatology 2003;42:743-9.
- 17) Hakala M, et al. Scand J Rheumatol 2012;41:260-6.
ビスホスホネート製剤を内服できない時は?

ビスホスホネート製剤には点滴製剤があるものもあります。
- ボナロン®︎(アレンドロン酸)には、4週に1回の点滴バックがあります。
- ボンビバ®︎(イバンドロン酸)には、1ヶ月に1回の静注製剤もあります。
侵襲的歯科治療時のビスホスホネート(BP)製剤の中止・再開は?

ビスホスホネート製剤は、歯抜などの侵襲的歯科治療を受けた後に、『ビスホスホネート関連顎骨壊死』が発生することが報告されています。
発生率は低く、日本口腔外科学会全国調査では0.01〜0.02%程度とされています。18)
ガイドラインでは、ビスホスホネート関連顎骨壊死検討委員会から発表されているポジションペーパーを参考に対応するとしており、今回はそちらをご紹介します。19)
BP製剤投与前に、大切なこと
- BP製剤関連顎骨壊死のリスクを下げるために、口腔衛生状態が良好であることの重要性を認識する。
- 口腔内診察にてBP製剤関連顎骨壊死のリスクファクターとなる要因をチェックしておく。
- 可能であれば歯科治療が終了し、口腔状態の改善後に BP 製剤投与を開始する。
〈顎骨壊死発生のリスクファクター〉
- 糖尿病
- 喫煙
- ステロイド薬の併用
- 肥満
- 口腔衛生状態の不良
- 歯周病や歯周膿瘍などの炎症性疾患の既往など

ごく稀に、顎骨壊死が問題になることをきていたので心配でしたが、実際に中止・再開はどうしたらいいのでしょうか?
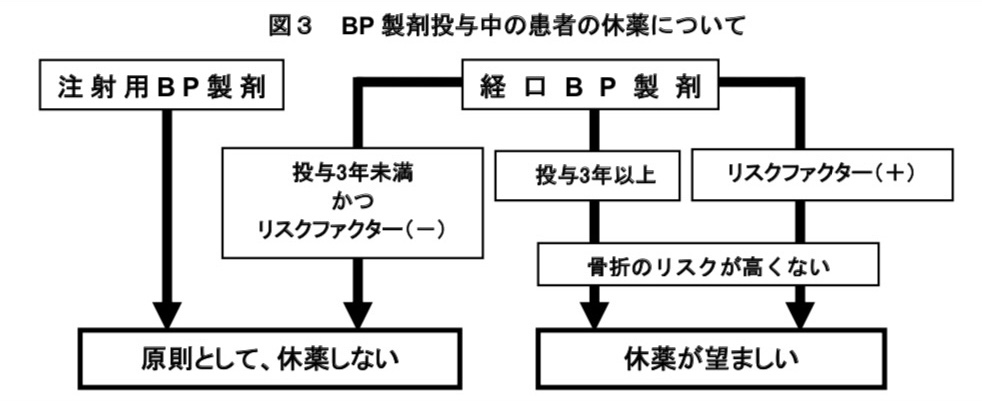
侵襲的歯科治療時の経口BP製剤の中止・再開について
- 投与期間が3年未満で、他にリスクファクターがない場合は BP 製剤の休薬は原則として不要としている。
- 投与期間が3年以上、あるいは3年未満でもリスクファクターがある場合には判断が難しく、処方医と歯科医で侵襲的歯科治療の必要性を検討する必要があるとしている。
侵襲的歯科治療時の静注BP製剤の中止・再開について
- 静注 BP 製剤については、侵襲的歯科治療を行うことの是非について明らかな見解は得られていない。
- また、BP製剤の休薬がBP製剤関連顎骨壊死の発生を予防するという明らかな臨床的エビデンスもない。
- 本ポジションペーパーの立場は、静注 BP 製剤では、BP 製剤のリスクと治療効果を勘案して、原則的にBP 製剤投与を継続して、侵襲的歯科治療はできるかぎり避けるという立場である。
(https://www.perio.jp/publication/upload_file/position_paper_bisphos.pdf より引用)
参考)
- 18) Urade M, et al. J Oral Maxillofac Surg 2011;69:e364-71.
- 19) Yoneda T, et al. J Bone Miner Metab 2010;28:365-83.
参考
- ステロイド性骨粗鬆症の管理と治療ガイドライン 2014年改訂版 大阪大学出版会

- 骨粗鬆症は、適切な生活習慣、ビタミンD摂取、ビスホスホネート(BP)等の骨粗鬆症薬で総合的に治療する。
- BP製剤にビタミンDを併用することで、相乗効果をもたらす。
- ビスホスホネート関連顎骨壊死は、「ビスホスホネート関連顎骨壊死検討委員会」から発表されているポジションペーパーを参考にする。(詳しくは本文参照)
今回はここまでです。最後までお読み頂きありがとうございました。ご参考になりましたら幸いです! Twitterでのいいねやフォローをして頂けますと励みになりますので、よろしくお願いします!
リンク

現役医師が作ったヘルスケアプリ『 マイカル 』2025年7月リリース!!
iPhone版のURLとQRコード👇
https://apps.apple.com/jp/app/%E3%83%9E%E3%82%A4%E3%82%AB%E3%83%AB/id6748717829

Android版のURLとQRコード👇
https://play.google.com/store/apps/details?id=com.mycal.medlife

MedLifeチャンネル 〜役立つ医療情報を動画で紹介〜
※個人個人で症状の違いがあるため、詳細な治療などにつきましては直接医療機関へお問い合わせください。















