ステロイドなどの免疫抑制剤を使っている自己免疫疾患患者さんは、免疫抑制薬以外にも副作用を予防するためのダイフェン®︎といった抗菌薬や胃薬、鎮痛薬など多くの併用薬を使っていらっしゃいます。
今回は、この中でも、腎障害を来しやすい薬剤や腎機能低下時に注意が必要な薬剤について簡単に解説していきたいと思います。
薬による腎障害は、いつも心配でした?
どういったものが、腎障害に関わっているのか詳しく知りたいです!
お願いしますっ!
腎障害を来たす薬剤の考え方
薬による腎障害が起きる原因
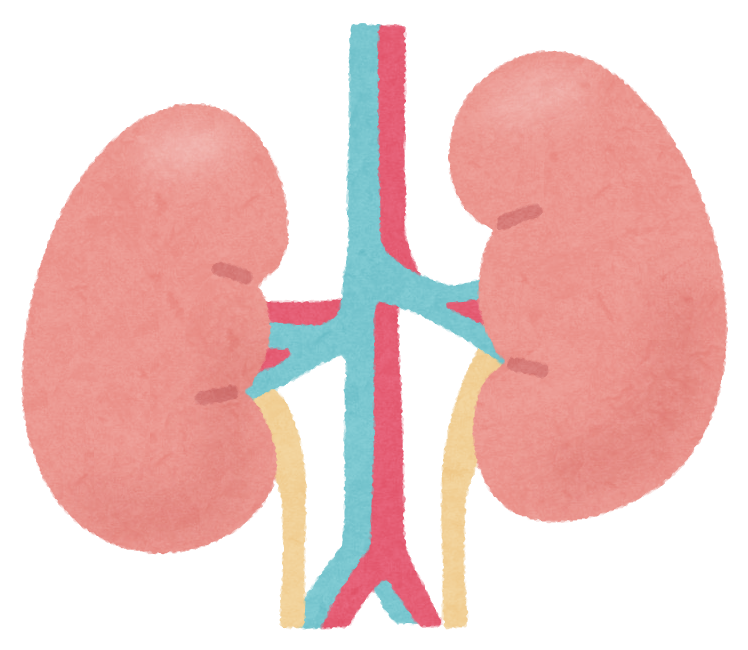
腎臓は体内で産生あるいは吸収されたさまざまな代謝産物、化学学物質および薬剤を濃縮し、排泄する主要臓器です。
そのため、腎臓は、薬剤の影響を受けやすい臓器であり、時に腎障害を起こしてしまうのです。
どういった時に腎障害が出やすいの?

ここはとても大切なところです。
腎障害を来しうる薬剤は、通常の治療に使われていますが、全ての方に腎障害を来たすわけではありません。
それもそのはず、飲んでる人皆さんに腎障害が出たら、薬としてとても使えませんからね。
腎障害が出やすい方で、特に注意が必要となります。
具体的には、以下のような状況を作らないことが大切です。
- 脱水がある
- もともと慢性の腎障害がある(慢性腎臓病)
- 相互作用のある薬剤を飲んでいる
- 薬剤が飲んでいる種類が多い
以上の方は、特に腎障害が出るリスクが高いため注意が必要です。
薬の代謝の違いについて
もう一つ、薬剤代謝についても考える必要があります。
薬剤の代謝経路は主に『腎代謝』と『肝代謝』の2つあります。
「腎代謝の薬剤」は、腎機能低下時にその薬の血中濃度が上昇し、その薬剤による副作用が強く出てしまうことがあります。
そのため、通常腎機能(eGFR)に合わせて、その薬剤の用量を調節していく必要があります。
今回は
今回は、自己免疫疾患患者さんでよく使われる薬の中で、
腎障害を来しやすい薬剤と腎代謝性の薬剤の注意点や使用方法について詳しく紹介していきます!
血液検査での腎障害の簡単な見方
腎障害は、基本的に血液検査でチェックします。
尿検査は、タンパク尿や血尿の評価を得意としますが、一般的な腎臓での濾過量を評価するときは、血液検査でチェックできます。
Cre クレアチニン と eGFR に注目!
血液検査の『Cre クレアチニン』と『eGFR』に注目してください!
この2つが、腎機能の程度を反映します。
| Cre 正常値 | 男性 1.2 mg/dl以下 | 女性 1.0 mg/dl以下 |
| eGFR | 値 |
| 正常 ~ 軽度低下 | 60 以上 |
| 軽度 ~ 中等度低下 | 45 ~ 60 |
| 中等度 ~ 高度低下 | 30 ~ 45 |
| 高度低下 | 15 ~ 30 |
| 末期腎不全 | 15 以下 |

~ 免疫抑制薬以外の薬剤編 ~
ロキソニン®︎などのNSAIDs(非ステロイド性抗炎症薬)
まず、自己免疫疾患患者さんのよく使用されているのが、疼痛に対してよく処方されるロキソニン®︎などのNSAIDsと呼ばれる解熱鎮痛薬です。
NSAIDs(Non-Steroidal Anti-Inflammatory Drugs、エヌセイズ)とは非ステロイド性抗炎症薬のことです。
ロキソニン®︎などのNSAIDsは、カロナール®︎(アセトアミノフェン)よりも鎮痛効果が高く、慢性疼痛がある場合は、使用頻度が多い鎮痛薬ですが、
・1日の使用回数を守る
・どうしても痛いときにだけ使用する
などをして、なるべく使用を避けることが大切です。
- ボルタレン®︎(ジクロフェナク)
- インドメタシン
- ハイペン®︎(エトドラク)
- ブルフェン®︎(イブプロフェン)
- ナイキサン®︎(ナプロキセン)
- セレコックス®︎(セレコキシブ)
NSAIDsによる腎障害の原因
ロキソニン®︎などのNSAIDs(非ステロイド性抗炎症薬)や後述するプログラフ®︎(タクロリムス)は、腎臓の輸入細動脈の収縮作用があり、これが腎機能低下の原因となります。
輸入細動脈が収縮する、つまり細くなることで、糸球体への血流が低下します。
糸球体は尿を濾過する装置のため、糸球体への血流が低下すると、濾過できる血流が低下し、腎機能が低下してしまうのです。
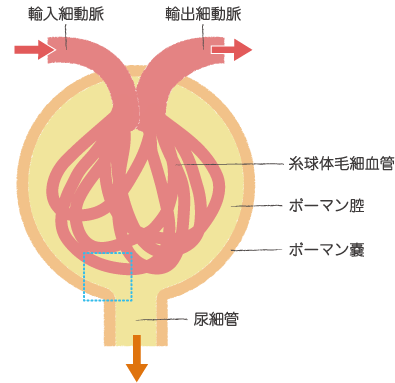
糸球体の模式図
(https://medical-tribune.co.jp/kenko100/articles/130422527042/ より引用)
ケアラム®︎(イグラチモド)

ケアラム®︎(イグラチモド)は、抗リウマチ薬の一つで、免疫調節薬に分類される抗リウマチ薬です。
抗リウマチ作用は軽度〜中度くらいの作用がありますが、特徴はケアラム®︎自体に『鎮痛効果』があるということです。
ケアラム®︎の鎮痛作用は、NSAIDsと同じで『COX-2阻害作用』を持っていることによりますが、
これはまた腎障害を来たす可能性があります。
なので、ケアラム®︎を使用しているリウマチ患者さんは、NSAIDsはなるべく併用しないなどの対策が必要です。
アレンドロン酸 / リセドロン酸などのビスホスホネート製剤
骨粗鬆症の方や、ステロイドを飲んでいる方でよく使用されているのがビスホスホネート製剤です。
ビスホスホネート製剤は、薬物代謝が「腎代謝」がメインであり、腎機能が低下している慢性腎臓病の方で使用すると、体内の蓄積が増加し、『無形成骨症』を惹起してまう危険性があり注意が必要です。
| 保存期腎不全 eGFR ≧ 35 | 保存期腎不全 eGFR < 35 | |
| ボナロン®︎ (アレンドロン酸) | 慎重投与 | 使用回避 |
| アクトネル®︎ (リセドロン酸) | 慎重投与 | 使用回避 |
| リカルボン®︎ (ミノドロン酸) | 慎重投与 | 慎重投与 |
| ダイドロネル®︎ (エチドロン酸) | 使用回避 | 使用回避 |
| ボンビバ®︎ (イバンドロン酸) | 慎重投与 | 慎重投与 |
| 透析 | |
| ボナロン®︎ (アレンドロン酸) | 使用回避 |
| アクトネル®︎ (リセドロン酸) | 使用回避 |
| リカルボン®︎ (ミノドロン酸) | 慎重投与 |
| ダイドロネル®︎ (エチドロン酸) | 使用回避 |
| ボンビバ®︎ (イバンドロン酸) | 慎重投与 |
ダイフェン®︎ / バクタ®︎ (ST合剤)

ダイフェン®︎やバクタ®︎は、高用量のステロイドや免疫抑制薬を併用する自己免疫疾患患者さんで、日和見感染症である『ニューモシスチス肺炎』を予防するために、予防投与される抗菌薬(ST合剤)です。
ダイフェン®︎やバクタ®︎にも、『腎障害』の副作用があるので注意が必要です。
予防投与では、通常量が少なく問題となることは少ないですが、腎障害の原因としてその他の薬剤が無い場合は、中止を検討したりします。
ガスター®︎(ファモチジン)
ガスター®︎(ファチジン)は、ステロイドやNSAIDsによる胃潰瘍を予防するために併用されることが多い胃薬です。
具体的には、ガスター®︎(ファモチジン)は『H2ブロッカー』という仲間の胃薬になります。
タケプロン®︎やタケキャブ®︎といったPPI(プロトンポンプ阻害薬)やムコスタ®︎(レバミピド)といった胃薬とは違う作用機序(種類)の胃薬となります。
『H2ブロッカー』は、ヒスタミン2受容体を阻害することで、胃酸の分泌を抑制します。
ですが、ガスター®︎を代表するH2ブロッカーは、腎代謝が多いため、腎機能に合わせて投与量の調節が必要です。
- ガスター®︎(ファモチジン)
- タガメット®︎(シメチジン)
- ザンタック®︎(ラニチジン)
- アルタット®︎(ロキサチジン)
~ 免疫抑制剤編 ~
プログラフ®︎(タクロリムス)、ネオーラル®︎ / サンディミン®︎(シクロスポリン)

プログラフ®︎(タクロリムス)やネオーラル®︎ / サンディミン®︎(シクロスポリン)はカルシニューリン阻害薬という免疫抑制薬の仲間で、
関節リウマチ、SLE、多発性筋炎・皮膚筋炎といった膠原病や、ネフローゼ症候群、重症筋無力症、潰瘍性大腸炎など多くの自己免疫疾患に適応のある薬剤です。
カルシニューリン阻害薬(プログラフ®︎、ネオーラル®︎ / サンディミン®︎)には、上記の通り、腎臓の糸球体の輸入細動脈の収縮作用があり、それにより腎障害を来す可能性があります。
カルシニューリン阻害薬による腎障害を避けるために大切なこと
主に以下の2つに注意し、薬剤を継続していきます。
- 血中濃度を測定する
- カルシニューリン阻害薬は薬剤相互作用が多い薬剤のため、併用薬には注意する
どちらも、大切ですので、使用には十分注意しながら継続します。
詳しくは、以下をご参照ください?

メトトレキサート(リウマトレックス®︎)
メトトレキサートも、関節リウマチを始め、関節炎を来たす多くの膠原病(保険適応外が多い)や悪性リンパ腫などで使用される免疫抑制薬です。
メトトレキサートは、直接腎障害の原因というよりは、腎障害時に使用した際に、メトトレキサートによる副作用が多く出るため、注意が必要です。
腎機能低下時には、添付文書上は以下のように対応します。
| 腎機能 | eGFR < 60 または 透析患者 | eGFR < 30 または 透析患者 |
| 対応 | 慎重投与 | 禁忌 |
メトトレキサートの注意すべき副作用
腎機能低下時には、少量のメトトレキサートでも副作用が強く出ることがあるため、『用量依存性の副作用』が出やすくなります。
具体的には、
- 口腔内アフタ
- 悪心・嘔吐、腹痛などの消化器症状
- 肝機能障害
- 大球性貧血など
に特に注意が必要です。
対応については、メトトレキサートを減量または中止したり、フォリアミン®︎(葉酸)を併用または増量といったことを行います。
オルミエント®︎(バリシチニブ)
オルミエント®︎は、JAK阻害薬という免疫抑制薬で、IL-6やTNFといった多くの炎症性サイトカインを抑制するため免疫抑制作用が高いお薬です。
2021年12月現時点では、関節リウマチやアトピー性皮膚炎に保険適応がありますが、今後もその他の自己免疫疾患に適応となる可能性があります。
オルミエントの特徴として、
腎代謝の割合が『 75% 』と他のJAK阻害薬と比べて高いことです。
なので、腎機能低下がある患者さんでは、副作用が強く出てしまう可能性があり、投与量の調整が必要です。
具体的には、
| eGFR | 投与量 |
| eGFR ≧ 60 | 4mg 1日1回 |
| 30 ≦ eGFR < 60 | 2mg 1日1回 |
| eGFR < 30 | 投与しない |
とします。
詳しい副作用についてはこちら?


- すべての方に腎障害を来たすわけではなく、腎障害となるリスクが高い患者さんを見分けることが大切。
- 薬剤自体が腎障害を来しやすい薬剤
- ロキソニン®︎などのNSAIDs、ケアラム®︎(イグラチモド)、ダイフェン®︎ / バクタ®︎、プログラフ®︎ / ネオーラル®︎
- 腎機能低下時に注意が必要な薬剤
- アレンドロン酸などのビスホスホネート製剤、ガスター®︎などのH2ブロッカー、メトトレキサート(リウマトレックス®︎)、オルミエント®︎(バリシチニブ)
今回はここまでです。最後までお読み頂きありがとうございました。ご参考になりましたら幸いです! Twitterでのいいねやフォローをして頂けますと励みになりますので、よろしくお願いします。
現役医師が作ったヘルスケアアプリ『 マイカル 』をリリース!

現役医師が作ったヘルスケアプリ『 マイカル 』2025年7月リリース!!
iPhone版のURLとQRコード👇
https://apps.apple.com/jp/app/%E3%83%9E%E3%82%A4%E3%82%AB%E3%83%AB/id6748717829

Android版のURLとQRコード👇
https://play.google.com/store/apps/details?id=com.mycal.medlife

リンク
MedLifeチャンネル 〜役立つ医療情報を動画で紹介〜
※個人個人で症状の違いがあるため、詳細な治療などにつきましては直接医療機関へお問い合わせください。








-320x180.png)






