こんにちは、今回は「特発性血小板減少性紫斑病(ITP)」について取り上げていきたいと思います。
ITPは、SLEの私も合併しています。なので、詳しく知りたいです!
特発性血小板減少性紫斑病(ITP)とはどんな病気?

特発性血小板減少症(以下、長いので ITP といいます)は、
血小板減少によって、紫斑などの出血症状を認める免疫疾患です。
ITP:immune thrombocytopenic purpura
ITPは、免疫疾患なのですか?
ITPは、自己免疫疾患の一つである
ITPは、日本では、特発性血小板減少性紫斑病ということが多いのですが、
実は、ITPの原因は、免疫学的機序の関与が明らかになっています。
なので、国際的にはITPの『 I 』は、ideopanthic = 特発性 ではなく、Immune = 免疫性のことを指し、
Immune Thrombocytopenia:免疫性血小板減少症の略語として使用することが推奨されています。
今回は、ITPは、特発性血小板減少性紫斑病のこととしてお話ししますが、免疫性血小板減少症の意味合いも含んでお話しします。
ITPの症状について
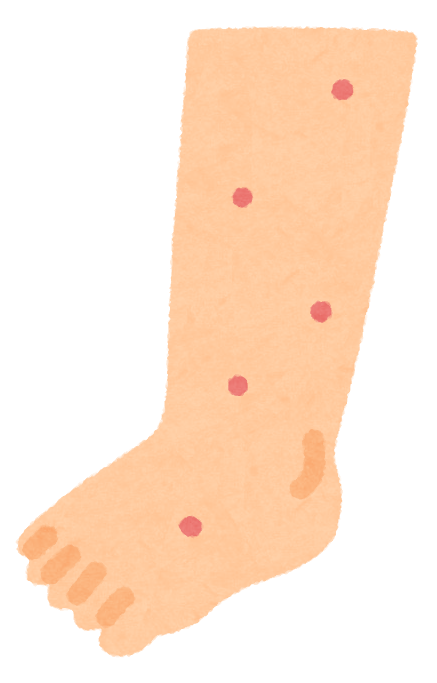
特発性血小板減少性紫斑病(ITP)は、血小板低下による、内出血や出血症状を認めます。
- 内出血症状 ⬅︎ 最初に現れることが多い
- 下腿の皮膚に小さな赤い斑点(点状出血)や黒っぽい青あざ(斑状出血または紫斑)が現れる
- 出血症状
- 歯ぐきから出血がある(歯肉出血)
- 多量の鼻出血がある(鼻出血)
- 月経時の出血が多い(月経過多)
- 便や尿に血液が混じっている(血便・血尿)
紫斑 (purpura) とは
紫斑は、皮膚の毛細血管の炎症によって出血がおき、赤血球が血管から漏れ出ること生じる、暗紫褐色の斑をいいます。
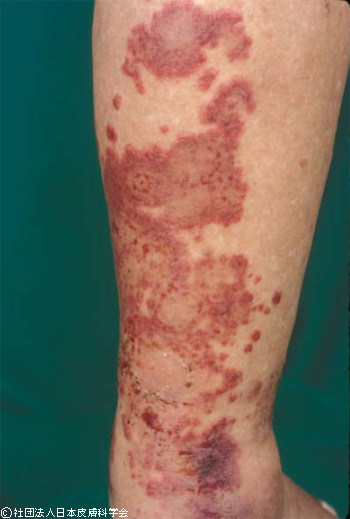
〈 紫斑 〉
( 画像引用:https://www.dermatol.or.jp/qa/qa35/q04.html )
紫斑と紅斑の違いは?
紫斑は、紅斑とはどう違うのですか?
紅斑の場合は、皮膚の真皮にある毛細血管が拡張した状態を見ています。
下の図を見ると、紅斑と紫斑の違いがイメージしやすいです ⬇︎
紫斑と紅斑の鑑別のポイント
なので、この両者の違いから、『 簡単に紅斑か紫斑かを見分けることができます 』。
それは、指やガラス板などで圧迫することによって確かめられます。
- 紅斑は、指やガラス板などで圧迫すると紅斑の色調が消退する。
- 一方で、紫斑は、圧迫しても紫斑の色調は消退しません。
紅斑の場合は、毛細血管の拡張によって赤くなっているので、圧迫すると血流が遮断されるため、色調は消退します。
ですが、紫斑の場合は圧迫によって血流を遮断しても、すでに赤血球自体は血管外へ漏出しているため、色調は消退しないのです。
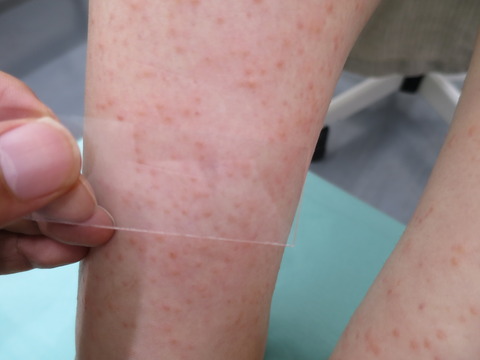
〈 紫斑はガラス板で圧迫しても色調は消退しない 〉
( 画像引用:http://togoshihifu.livedoor.blog/archives/19420624.html )
ITPの検査のポイント

ITPにおいて、大切な検査は、主に以下の4つが大切です。
- 血液検査
- ヘリコバクター・ピロリ菌の検査
- 骨髄検査
- 画像検査
血液検査
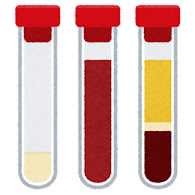
- 血小板低下を認める:PLT ≦ 10万 /μL
- 他の白血球や赤血球には減少や形態の異常はない!
- 基本的に、凝固系の異常はない
● 血小板結合抗体(PAIgG)の意義について
血液検査で、PAIgGという血小板結合抗体を認める場合があります。
ITPでは、『 90 %以上 』で認めるといわれていますが、他の血小板減少症でも認められるため、臨床的価値はあまり高くはありません。
ピロリ菌の検査(H.pylori)
なんで、ピロリ菌の検査が、特発性血小板減少性紫斑病と関係があるのですか?
ピロリ菌感染している人では、ピロリ菌が持っているCagAやウレアーゼなどに対する抗体が、血小板の表面抗原に反応して(交差反応)、血小板の破壊が導かれることがあります。
これが、ピロリ菌感染している場合の血小板減少の機序です。
現に、ITP患者さんの約6割において、ヘリコバクター・ピロリ菌の感染があり、これを除菌することで血小板が増加します。
なので、ITPが疑われた時は、ピロリ菌の検査を行い、ピロリ菌感染が背景にあるかを調べることが大切です。
- 尿素呼気試験
- 抗体測定
- 糞便中抗原測定
骨髄検査

骨髄検査は、必ずしも必要ではなく、
❶ 白血球や赤血球の減少はなく、血小板のみの減少であること(1系統のみの血球減少)、❷ 末梢血像で血球の形態(形)異常がなく(血球の形態異常がない)、❸ 他に血小板減少を来たす原因がない場合(鑑別疾患)は、
骨髄検査を省略可能です。
ですが、ITPの方の骨髄は、血小板のもととなる巨核球が増加(または正常)している一方、他の骨髄球や骨髄芽球や赤芽球には異常を認めないという特徴があります。
- 巨核球の増加または正常
- 血小板低下に伴い、代償性に巨核球は増加します
- 骨髄は正形成
- 通常は、他の骨髄芽球や赤芽球には異常を認めない
画像検査
画像検査は、ITP自体で大切というわけではないですが、
血小板減少を来たす疾患を調べるために大切です。
具体的には、感染症や全身性エリテマトーデスなどの膠原病、悪性リンパ腫などCT検査で異常が出やすい疾患を検索することができます。
また、稀ではありますが、血小板減少によって、臓器出血が起きている場合に、出血所見を検索することもできます。
ITPの診断について

ITPは、次の3STEPで診断します。
- 自覚症状・理学所見を満たす
- 検査所見を満たす
- 血小板減少を来しうる各種疾患を否定できる
STEP ❶ 自覚症状・理学所見を満たす
- 出血症状がある:紫斑、歯肉出血、下血、血尿、月経過多など
- 出血症状を自覚しない場合もあります
STEP ❷ 検査所見を満たす
- 血液検査:血小板減少を認める:PLT ≦ 10万 / μL(基本的に、赤血球や白血球は数、形体ともに正常)
- 骨髄検査: ❶ 巨核球数は正常ないし増加、❷ 赤芽球および顆粒球の両系統は数、形態ともに正常
- 免疫学的検査: PAIgG(血小板結合性免疫グロブリンG)の増加、時に増加を認めないこともあります。
STEP ❸ 血小板減少を来しうる各種疾患を否定できる
- 血小板減少を来たす他の疾患
- 薬剤または放射線障害、再生不良性貧血、骨髄異形成症候群、発作性夜間血色素尿症、全身性エリテマトーデス、白血病、悪性リンパ腫、骨髄癌転移、播種性血管内凝固症候群、血栓性血小板減少性紫斑病、脾機能亢進症、巨赤芽球性貧血、敗血症、結核症、サルコイドーシス、血管腫など
⬇︎
STEP 3 まで満たせば、特発性血小板減少性紫斑病の診断が可能です。
※ ただし、ITPは免疫性血小板減少症ともいうように、SLEなどの自己免疫疾患由来のITPもあります。なので、STEP③にある全身性エリテマトーデスは、厳密に否定する意味はあまりありません。
〈参考〉
- 岡田 定 レジデントのための血液診療の鉄則 医学書院
- 萩原 將太郎 よくわかる血液内科 医学書院
- 清水 宏 あたらしい皮膚科学第3版 中山書店

今回はここまでです。最後までお読み頂きありがとうございました。ご参考になりましたら幸いです! Twitterでのいいねやフォローをして頂けますと励みになりますので、ぜひよろしくお願いします!
リンク

現役医師が作ったヘルスケアプリ『 マイカル 』2025年7月リリース!!
iPhone版のURLとQRコード👇
https://apps.apple.com/jp/app/%E3%83%9E%E3%82%A4%E3%82%AB%E3%83%AB/id6748717829

Android版のURLとQRコード👇
https://play.google.com/store/apps/details?id=com.mycal.medlife

MedLifeチャンネル 〜役立つ医療情報を動画で紹介〜
※個人個人で症状の違いがあるため、詳細な治療などにつきましては直接医療機関へお問い合わせください。